Les traitements ciblés face au cancer du sein HER2 positif


Près d’un cancer du sein sur cinq est dit HER positif. Ces cancers ont pleinement bénéficié de l’amélioration des traitements anticancéreux. Ajoutées aux chimiothérapies classiques, les thérapies ciblées ont permis de changer le pronostic de ce cancer.
Cancer HER2+ : qu’est-ce que cela signifie ?
HER2 est une protéine naturellement présente dans l’organisme. C’est un récepteur transmembranaire impliqué dans la régulation de la prolifération cellulaire. Lorsqu’une cellule devient cancéreuse (plus fréquemment pour le cancer du sein mais aussi pour d’autres types de tumeurs : estomac, ovaire, vessie, poumon…), le nombre de ces récepteurs augmente de manière anormale. Résultat : la croissance des cellules cancéreuses augmente. On dit que ces cellules surexpriment HER2, elles sont dites HER2 positives ou HER2+.
On estime que 15 à 25 % de ces cancers sont dits HER2-positif. Ces tumeurs sont des formes particulièrement agressives. Le risque de rechute est plus élevé et la mortalité de ce type de cancer du sein est plus grande, notamment parce qu’ils répondent moins bien à certaines chimiothérapies Mais depuis la fin des années 1990, ces tumeurs ont bénéficié des thérapies ciblées qui, associées aux chimiothérapies, ont permis de changer son pronostic.
Mécanisme des thérapies ciblées contre le cancer HER2+
Les thérapies ciblées sont des traitements qui vont spécifiquement bloquer certains mécanismes propres aux cellules cancéreuses, le plus souvent des protéines présentes à la surface ou à l’intérieur des cellules cancéreuses. Face aux cancers HER2+, deux classes thérapeutiques sont mobilisées :
- Des anticorps monoclonaux : Ces médicaments vont bloquer ce récepteur membranaire et donc bloquer le développement des cellules cancéreuses, tout en épargnant les cellules saines. Ces protéines de grande taille ont des principes actifs dont le nom se termine en -ab.
- Des inhibiteurs de la tyrosine kinase : Ces molécules vont être capable de pénétrer dans la cellule cancéreuse pour y bloquer un mécanisme particulier. De plus petite taille, elles ont des principes actifs dont le nom se termine en -ib.
L’objectif de ces médicaments est d’arrêter la croissance et la propagation des cellules du cancer du sein, à réduire le risque de récidives ou à traiter un cancer du sein avec des métastases (propagation à d’autres parties du corps). Les indications de ces thérapies ciblées dépendent des caractéristiques de votre cancer (présence de la cible du médicament, stade du cancer, traitements précédents…).
Le préalable à tout traitement est bien entendu d’avoir caractériser la tumeur principale (primitive) au moment du diagnostic (en même temps que l’analyse du statut des récepteurs hormonaux). Le statut HER2 peut changer (avec le temps ou à cause du traitement) et donc il est possible que l’analyse soit refaite en cas de récidives ou de métastases.
Trastuzumab (Herceptin ®)
L’anticorps monoclonal trastuzumab (Herceptin®) a révolutionné le pronostic de ces tumeurs. Indiqué face aux cancers très avancés (sa première indication), il a permis de gagner plusieurs mois de vie. Et lorsqu’il est administré à des stades précoces après une chimiothérapie, il réduit les risques de récidives de 50 % et permet donc de guérir plus de patientes.
Ce médicament est administré par voie intraveineuse (aiguille insérée dans la veine). Pour les cancers du sein précoces, il est le plus souvent administré en association avec une chimiothérapie après une chirurgie (on parle de traitement adjuvant). Pour les cancers du sein avancés (avec des métastases), il peut être administré seul ou en association avec d’autres traitements (chimiothérapie, hormonothérapie…). Le traitement débute par une dose de charge en 90 minutes, les doses ultérieures sont données en 30 minutes. Le nombre et la durée du traitement dépendra de chaque patiente. Il vous sera précisé par votre oncologue.
Une forme sous-cutanée est également disponible depuis 2012. Elle permet une administration plus aisée et plus rapide (2 à 5 minutes) pour une sécurité et une efficacité comparable.
- Pour en savoir plus sur la gestion des effets secondaires du trastuzumab (Herceptin ®), découvrez notre vidéo en partenariat avec NetCancer
Lapatinib (Tyverb ®)
Le lapatinib (Tyverb ®) est un inhibiteur de la tyrosine kinase qui agit sur le récepteur HER2 mais aussi HER1 (ce qui explique qu’il a plus d’effets secondaires). Il est utilisé en association avec la capécitabine (Xeloda ®, une chimiothérapie orale) pour traiter les cancers du sein métastatiques HER2+ quand les autres chimiothérapies ou le trastuzumab (Herceptin ®) ne sont plus efficaces. Il s’administre par voie orale tous les jours (plusieurs comprimés en une seule fois).
Ce médicament peut être associée à une hormonothérapie (inhibiteurs de l’aromatase comme Femara ®) pour les cancers du sein HER2+ et à récepteurs hormonaux positifs, quand l’hormonothérapie seule cesse d’être efficace et que la chimiothérapie n’est pas envisagée.
- Pour en savoir plus sur la gestion des effets secondaires du lapatinib (Tyverb ®), découvrez notre vidéo en partenariat avec NetCancer
- Pour en savoir plus sur la gestion des effets secondaires de la capecitabine (Xeloda ®), découvrez notre vidéo en partenariat avec NetCancer
Pertuzumab (Perjeta ®)
Le pertuzumab (Perjeta ®) est un anticorps monoclonal qui cible également le récepteur HER2 mais sur une région différente par rapport à l’Herceptin ®. Le pertuzumab empêcherait la liaison du récepteur HER2 à d’autres récepteurs HER (EGFR/HER1, HER3 et HER4). Cette action bloquerait alors la croissance et la formation de ces tumeurs, ou entraîner leur mort. Il est administré par voie intraveineuse toutes les 3 semaines.
Pour les cancers précoces, il peut être associé au trastuzumab (Herceptin ®) et à une chimiothérapie, lorsque le cancer est considéré comme à risque élevé de récidives. Pour les cancers du seins métastatiques, il peut être associé au trastuzumab et à une chimiothérapie, si la patiente n’a pas déjà reçu l’un de ces traitements.
- Pour en savoir plus sur la gestion des effets secondaires du pertuzumab (Perjeta ®), découvrez notre vidéo en partenariat avec NetCancer
Trastuzumab emtansine (Kadcyla ® ou T-DM1)
Le trastuzumab emtansine (Kadcyla ® ou T-DM1) est un anticorps monoclonal conjugué. Il est composé du trastuzumab (Herceptin ®) et d’une chimiothérapie très efficace mais toxique si elle est administrée seule. Cet assemblage permet d’apporter la chimiothérapie directement au sein de la cellule cancéreuse – une sorte de missile ciblé ou de bonbon empoisonné pour la tumeur. Du fait de ce mode d'action très ciblé, il permet d'administrer des doses très puissantes de cytotoxiques directement au niveau de la tumeur, alors que ces doses délivrées par la voie classique ne seraient pas tolérées.
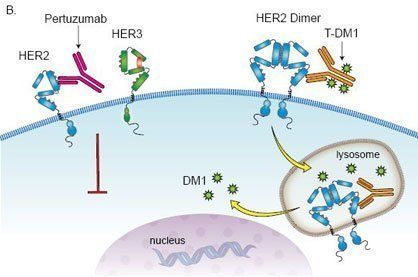
Pour cela, il utilise un agent de liaison stable qui permet de maintenir ensemble le trastuzumab et le DM1 jusqu'à ce qu'il ait atteint des cellules cancéreuses spécifiques (et ne délivre pas le cytotoxique avant d'avoir atteint sa cible). Une fois le trastuzumab emtansine (T-DM1) internalisé dans les cellules cancéreuses, les métabolites du conjugué contenant le DM1 détruisent spécifiquement ces cellules. Il est administré en perfusion intraveineuse toutes les 3 semaines.
Kadcyla ® en monothérapie, est indiqué dans le traitement de patients adultes atteints d'un cancer du sein HER2 positif métastatique ou localement avancé non opérable, ayant reçu au préalable du trastuzumab et une chimiothérapie (taxane), séparément ou en association. Il est également indiqué pour les cancers du sein qui présentent une maladie résiduelle invasive, au niveau du sein et/ou des ganglions lymphatiques, après un traitement néoadjuvant à base de taxane et d’un traitement anti-HER2.
- Pour en savoir plus sur la gestion des effets secondaires de trastuzumab emtansine (Kadcyla ®), découvrez notre vidéo en partenariat avec NetCancer
L’importance du suivi après traitement
Le suivi après traitement de votre cancer du sein nécessite des consultations régulières tous les 3 à 4 mois les deux premières années, puis tous les 6 mois jusqu’à 5 ans après la fin du traitement. Au-delà, un suivi annuel reste important. L’enjeu de ces rendez-vous est de détecter précocement une possible récidive ou un deuxième cancer dans l’autre sein, voire le développement de métastases à distance.
Votre équipe médicale vous précisera l’importance et la fréquence de ces rendez-vous. En cas de doute, n’hésitez pas à leur poser des questions.

- Les thérapies ciblées – Institut national du cancer
- Traitement ciblé pour le cancer du sein – Société canadienne du cancer
- Résumé des caractéristiques du produit de Herceptin ®
- Résumé des caractéristiques du produit de Perjeta ®
- Résumé des caractéristiques du produit de Kadcyla ®
- Résumé des caractéristiques du produit de Tyverb ®
- Comprendre et traiter le cancer du sein HER2 positif – Le guide belge du patient è Vivio (accessible en ligne)